Encefalitis Equina
Introducción:
. La Encefalitis Equina del Oeste (EEO), es una infección aguda del Sistema Nervioso Central (SNC), provocada por un virus con genoma a ARN simple del género Alphavirus, perteneciente a la familia Togaviridae, distribuida por todo el continente americano.
Epidemiología:
. El virus de la EEO es transmitido en un ciclo enzoótico: enfermedad que compromete a una o más especies de animales de manera contínua, en determinado territorio, y por períodos prolongados de tiempo (equivalente a endemia en seres humanos), involucrando principalmente a mosquitos y pájaros.
Los equinos y los seres humanos, son huéspedes accidentales y terminales, pudiendo presentar enfermedad leve como compromiso severo del SNC.
0
. Las principales especies de mosquitos involucrados en la transmisión del virus de la EEO son Culiseta melanura, Culex tarsalis y Aedes aegypti.
. El mosquito hembra se infecta luego de alimentarse de un pájaro virémico, y luego de un ciclo de replicación extrínseco de 7-10 días, se aloja en las glándulas salivales del mismo, pudiendo ser transimitido a otros pájaros o mamíferos (huéspedes amplificadores), así como a seres humanos y equinos (huéspedes terminales).
. La EEO ocurre generalmente de manera esporádica, con ocasionales brotes epidémicos. Predomina en zonas rurales, debido a que el aumento de la explotación agrícola y ganadera, ha llevado a un incremento de la presencia del ser humano en zonas donde existe el vector.
. En Uruguay, según reportes del Ministerio de Ganadería Agricultura y Pesca (MGAP – 30 de Enero de 2024), la distribución de casos confirmados en equinos es prácticamente en todo el país (con excepción al momento de Colonia, Florida y Maldonado). El 30 de enero de 2024 el Ministerio de Salud Pública informó el primer caso confirmado de EEO en Uruguay en un adulto residente en el departamento de San José .
. La mayoría de los casos ocurren entre verano y otoño, y en general la aparición de casos en humanos se ve precedido de aumento de detección de casos en animales (epizootias).
. Existen factores favorecedores asociados a un riesgo mayor de adquirir la enfermedad:
- Extremos de la vida: curso bimodal con riesgo más elevado en infantes y adultos mayores.
- Mayor tasa de ataque en
- Vivir en zona rural o con cultivos agrícolas.
Presentación clínica:
. El espectro de manifestaciones clínicas es amplio, pudiendo presentarse de manera no específica con cefalea y fiebre, como así también causar meningitis, meningoencefalitis o incluso encefalitis, de curso severo y fatal.
. El período de incubación de la EEO varía de 2 a 10 días. Luego instala súbitamente síntomas inespecíficos, como cefalea, decaimiento y malestar general, fiebre y artro-mialgias. Las manifestaciones neurológicas aparecen en la evolución, incluyendo somnolencia, rigidez denuca, fotofobia, y vértigo, y en casos graves, estupor y coma.
. La tasa de casos es mayor en niños, con 1 : 58 entre 1-4 años de vida, descendiendo en adultos hasta valores cercanos a 1 : 1150.
. El riesgo de secuelas neurológicas y en el desarrollo es 3 veces más frecuente en menores de 1 año. Existen reportes de secuelas hasta en 10-15% de los niños que padecen formas sintomáticas de EEO, que pueden incluir cuadri/hemiplejia, retrasos en el desarrollo, calcificacions cerebrales, y epilepsia.La tasa de
letalidad es del 3 al 4%.
Diagnóstico:
. Ante la sospecha de estar frente a un caso de EEO, debe realizarse la denuncia dentro de las primeras 24hrs de identificado el caso (grupo A – Enfermedades de Notificación Obligatoria).
. El diagnóstico debe considerar tanto aspectos clínicos como epidemiológicos, recordando que la existencia de epizootias en equinos, es indicador de circulación viral y por ende, riesgo de casos en el humano.
. La confirmación diagnóstica puede realizarse mediante pruebas de detección de ácidos nucleicos (RT-PCR) en muestras de LCR,así como estudios serológicos en sangre.
Tratamiento:
. El tratamiento de los casos severos, implican básicamente medidas de sostén de las funcionaes vitales, no contando hasta el momento con antivirales específicos.
Prevención:
Las medidas de prevención primaria tienen como objetivo final evitar la transmisión del virus desde los mosquitos al ser humano.
Dentro de ellas se destacan:
– Control vectorial (mosquitos): desde fumigación en zonas de riesgo, hasta el monitoreo y eliminación de los “criaderos de mosquitos” como botellas, latas, cacharro, neumáticos entre otros el entorno domiciliario.
– Medidas de protección personal: considerar el uso de ropa adecuada (pantalón y manga larga), así como mosquiteros en el domicilio.
El uso de repelentes debe ser considerado en toda persona mayor de 6 meses de vida.
El más eficaz es el DEET (N,N-Dietil-m-toluamida), encontrando en el mercado distintos productos que varían en su concentración. Es importante mencionar que cuanto mayor es la concentración, más larga es la duración de su protección (por ejemplo, DEET 10% confiere protección por aproximadamente 2 horas, y DEET 30% aproximadamente por 5 horas), no mostrando diferencias significativas en concentraciones mayores a 30%. Es por esto recomendable elegir la menor concentración necesaria, considerando el tiempo de exposición por parte del niño.
En cuanto a los efectos adversos, en su mayoría son locales (irritación cutánea y ocular). Se han reportado efectos adversos neurológicos en pacientes que han ingerido DEET pero no con la aplicación cutánea.
Como recomendaciones para su uso:
– Debe utilizarse solamente sobre la piel expuesta y sana.
– Si se trata de producto aerosolizado, debe ser aplicado por un adulto en lugar ventilado.
– En caso de protección en la cara, se recomienda colocar producto sobre las manos y luego esparcirlo, evitando zonas periorificiales.
– Se sugieren concentraciones de DEET que oscilen entre 10-30%.
– En regiones endémicas se recomienda el uso de la siguiente forma:
– mayores de 6 meses una vez al día
– entre 1 y 12 años 2 aplicaciones diarias
– mayores de 12 años 3 aplicaciones diarias.
– Debe colocarse LUEGO de colocado el protector solar.
Como alternativa, existen productos que contienen picaridina como principio activo, con eficacia es similar al DEET. Concentraciones de picaridina de hasta 20% tiene una duración de efecto de 8 a 10 hs.
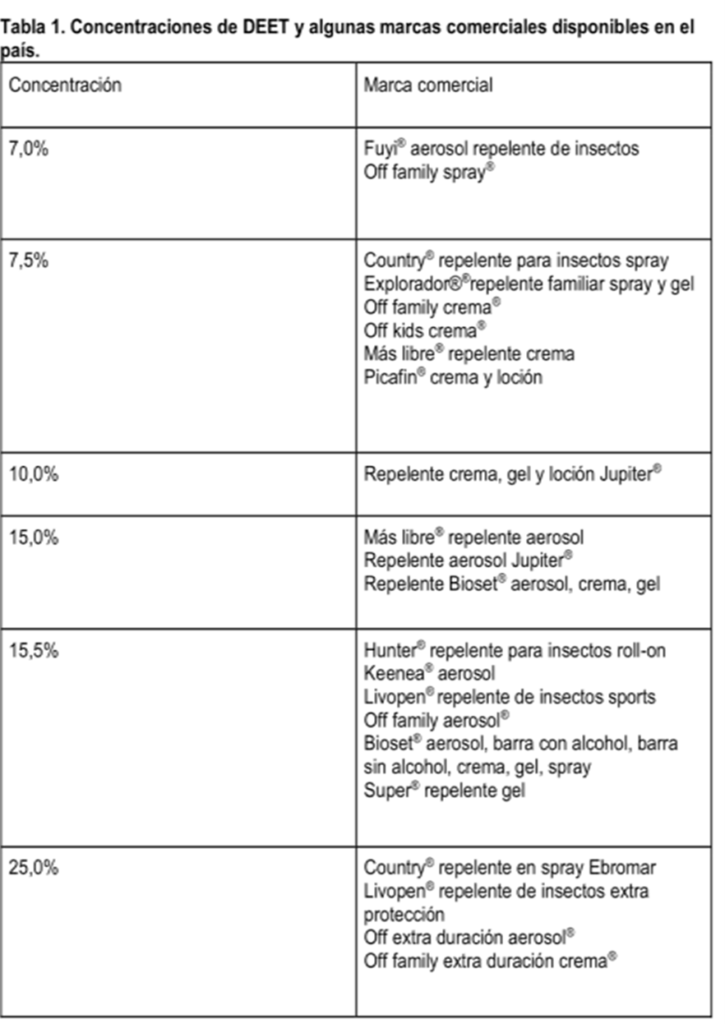
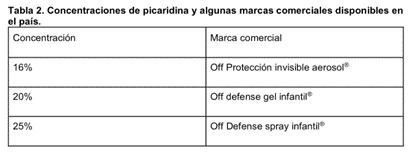
Fuente: Farmanuario 2023.
Bibliografía:
Western Equine Encephalitis. Gail J. Harrison, Theodore F. Tsai.
Chapter 175B, p.1626-31. Feiginand Cherry’s Textbook of Pediatric Infectious Diseases, Eighth Edition. 2019.
Encefalomielitis equinas por Alfavirus en Uruguay. S. Tapia-Villacís MD, J. Medina MD, PhD. Unidad Académica de Enfermedades Infecciosas. Universidad de la República, Facultad de Medicina. Disponible en: https://www.infectologia.edu.uy/divulgacion-medica/novedades-y-avances/encefalomielitis-equinas-por-alfavirus-en-uruguay
Detección de casos de Encefalitis Equina del Oeste (EEO)en equinos en Corrientes y Santa Fe, y casos sospechosos en estudio en diversas provincias. Alerta Epidemiológica, 28 de noviembre 2023 SE48/2023. Ministerio de Salud Argentina.
Disponible en: https://bancos.salud.gob.ar/sites/default/files/2023-11/alerta-encefalitis-equina-del-oeste.pdf
Encefalomielitis Equina del Oeste en Uruguay. 12 Diciembre de 2023. Sistema Nacional de Emergencias. Ministerio de Salud Pública. Disponible en: https://www.gub.uy/sistema-nacional-emergencias/comunicacion/noticias/encefalomielitis-equina-del-oeste-uruguay
Cobos Marín L, Rodríguez Monterde A, Valdés Vázquez LM. Encefalitis equina del oeste. Vet México OA. 2019;6(3). doi: 10.22201/fmvz.24486760e.2019.3.785.
Disponible en: https://www.scielo.org.mx/pdf/vetmexoa/v6n3/2448-6760-vetmexoa-6-03-00005.pdf
Alerta epidemiológica Riesgo para la salud humana asociado a la infección por el Virus de la Encefalitis Equina del Oeste en equinos. 26 de diciembre de 2023. Organización Panamericana de la Salud (OPS). Disponible en: file:///Users/fernandobazzino/Downloads/2023dic-phe-alertaencefalitisequina-espfinal4.pdf
Actualización epidemiológica Encefalitis Equina del Oeste en la Región de las
Américas. 10 de enero de 2024. Organización Panamericana de la Salud (OPS). Disponible en: file:///Users/fernandobazzino/Downloads/2024-enero-10-phe-actualizacion-epidemiologica-eeo-esp-final_0.pdf
Informe de situación actualizado de Encefalomielitis en Uruguay. 30/01/2024. Ministerio de Ganadería Agricultura y Pesca (MGAP). Disponible en: https://www.gub.uy/ministerio-ganaderia-agricultura-pesca/comunicacion/noticias/30012024-informe-situacion-actualizado-encefalomielitis-uruguay
Encefalitis equina. 30/01/2024. Ministerio de Salud Pública. Disponible en: https://www.gub.uy/ministerio-salud-publica/comunicacion/comunicados/encefalitis-equina
American Academy of Pediatrics: Get Kids Outdoors and Use These Safety Tips to Ward Off Insects and Prevent Sunburn. Disponible en: https://www.aap.org/en/news-room/news-releases/health–safety-tips/american-academy-of-pediatrics-get-kids-outdoors-and-use-these-safety-tips-to-ward-off-insects-and-prevent-sunburn/
Key Points about Insect Repellants. American Academy of Pediatrics. Disponible en:
Comité de Infectología y Vacunas
Sociedad Uruguaya de Pediatría
2 febrero, 2024
